肥満の定義とその指標
肥満とは単に体重が多いということではありません。身体に脂肪が多くついているということです。
肥満症講座
自分がどのくらい肥満しているのかを知るには、まず、ボディマスインデックス(Body Mass Index:BMI)を計算しましょう。BMIとは身長と体重から計算した肥満度の指標の一つで下の式で求めます。

統計上BMIが22の人が病気になりにくく死亡率がひくいことが知られていますのでBMI=22のときの体重を理想体重または標準体重とします。その体重に対してあなたの体重が何%オーバーしているかということで肥満しているかを判定します。

標準(理想)体重は22X身長X身長(m)になります。
実際に体内の脂肪の蓄積量をはかるにはどうすればよいのでしょうか?
体密度法:大きな水槽の中に身体を沈め浮力から体内の脂肪量を推測
皮下脂肪測定:肩甲骨下端部や腕の皮下脂肪つまんで皮下脂肪量を推測する方法
CTによる測定:内臓脂肪量などが正確に定量ができます。但しX線被爆が伴います
体脂肪計:最近、身体のインピーダンス(身体の抵抗量)を計りその結果、体内脂肪量を類推する方法が開発され一般的になりつつあります。しかし、家庭用の簡易型は誤差も大きくあくまでもひとつの目安でしかありませんので数字に一喜一憂はしないでください。
体脂肪率の正常値
男性: 14~20%(30歳以下)17~23%(30歳以上)
女性: 17~24%(30歳以下)20~27%(30歳以上)
体脂肪率の肥満の基準
男性:25%以上
女性:30%以上

体型による分類:肥満の型にはウエスト(W)とヒップ(H)の比により上半身型肥満(リンゴ型:左)と下半身型肥満(洋ナシ型:右)に分けられます。動脈硬化症、心臓病などの成人病との関連がより深いのは上半身型の肥満です。
上半身型:W/H>0.8(女性)または1.0(男性)
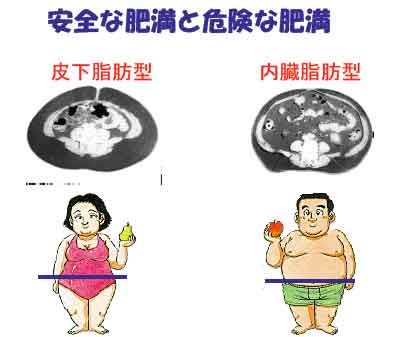
脂肪が内臓組織に多くつく内臓脂肪型(右)と皮下組織に脂肪がつく皮下脂肪型(左)に分けることができます。上の写真はX線CT検査による腹部の断面です。 X線では脂肪は黒く抜けて写りますので、お腹の中にたくさん脂肪がついているのがわかります。このような肥満の型は動脈硬化症、心臓病などの成人病との関連が深いので危険です。この内蔵型肥満は上半身型肥満の方によく見受けられますので注意してください
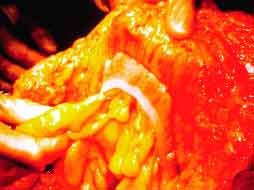
腸間膜の脂肪:黄色いブドウの房のように見えます これが内臓脂肪です
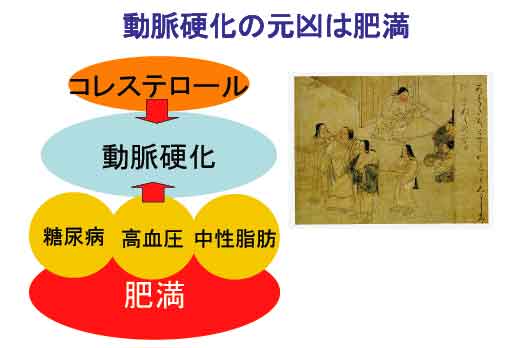
肥満の95%は原発性肥満でその原因は下図のようなものです。遺伝的な体質の上に色々な環境要因が重なり肥満するのです。体質は変えることができませんので環境要因を一つ一つ取り除いていくことが減量のポイントなのです。一方、二次性肥満はホルモン異常などの結果起こるもので原疾患を治療することにより直ります。
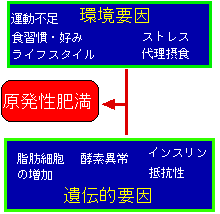
原発性肥満の原因を突き詰めるとやはり過食と運動不足が原因です。過食になる原因として食行動の異常が問題となります
メタボリックシンドロームの診断基準
(1)必須条件
腹囲(ウエスト周囲径):男性85cm以上、女性90cm以上*
(2)上記に加え以下のうち2項目を満たすことで診断します
○中性脂肪値150mg/dl以上またはHDLコレステロール値40mg/dl未満、
○高血圧(最高130mmHg以上・最低85mmHg以上)
○高血糖(空腹時血糖110mg/dl以上)
*: 内臓脂肪面積が100平方cm以上を意味します。女性が男性より基準値が高いのは女性の方が皮下脂肪が多いことが理由です。腹囲を測定する場合は、立った状態で静かに息をはいて測りましょう。

最近よくこの言葉を耳にされると思います。本日はこのメタボリックシンドロームというものがどんなものか? なぜ今問題になっているのかなどを説明していきたいと思います。 まず内臓脂肪が多いということが大前提です。内臓脂肪量はへそ周りの腹囲で測ります。その基準は男性85cm以上、女性90cm以上です。これは内臓脂肪面積が100cm2以上で動脈硬化が進みやすいという研究結果から決められました。この条件に、血糖値:110mg/dl以上、血圧:130/85mmHg以上、中性脂肪:150mg/dl以上またはHDLコレステロール:40mg/dl以下(善玉コレステロールとも呼び動脈硬化を予防する効果のあるもの)のうち2つ以上あればメタボリックシンドロームと診断します。ここで注意しなければいけないことがあります。 まず基準にコレステロールがありません。それはコレステロールはこれ単独でも十分危険であるということです。 また通常、血糖126mg/dl以上を糖尿病、血圧 140/90mmHg以上を高血圧として治療を開始しますが、メタボリックシンドロームの基準はこれより低めになっています。ようするに、今までの基準よりたとえ軽い異常であっても動脈硬化は進みやすいので早くから気をつけていきましょうということです。
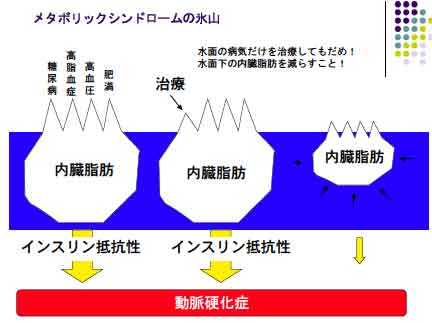
ここの糖尿病、高血圧、高脂血症などをそれぞれ治療するだけでなくその水面下にある大きな内臓脂肪の塊をしっかりとることが必要です!
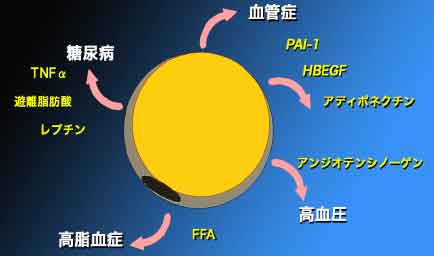
脂肪細胞からは様々なホルモン(アデポサイトカイン)が分泌されていることが明らかになりました。 その多くはインスリン抵抗性を引き起こしたり、動脈硬化促進作用を有している。 その中で抗動脈硬化作用があり、インスリン感受性を改善させる善玉ホルモン:アデポネクチンが見つかりました。このアデポネクチンは脂肪細胞が大きくなるにつれで分泌が低下することが知られています。
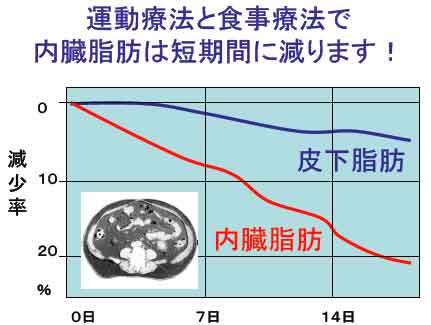
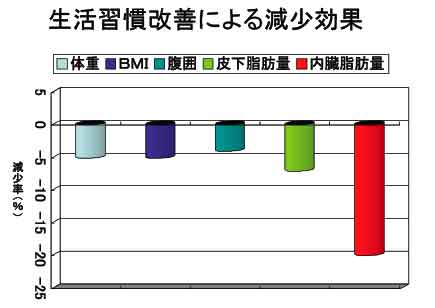
内臓脂肪を減らすにはまず食事療法そして運動療法です。 体重を5%減量できれば内臓脂肪は20%も減少するといわれています。また皮下脂肪よりも早く減り始め2週間程度の運動と食事療法によるダイエットでも20%減るというデータもあります。
肥満の弊害は、美容上のことだけではありません。
じつは肥満には恐ろしい側面がかくされているのです。
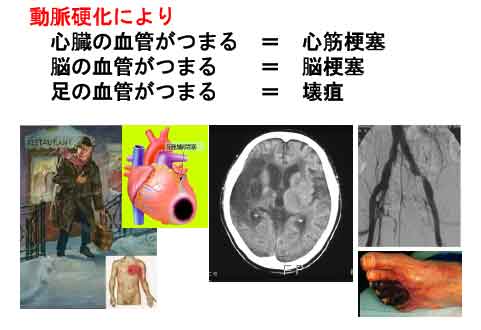
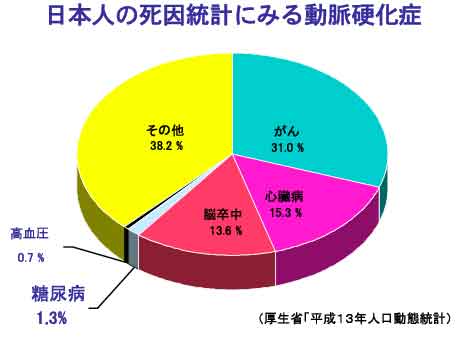
動脈は身体の隅々まで酸素と栄養を運ぶための血管のハイウエイです。動脈硬化とはこの大切な動脈の壁が硬く、厚くなり、血液の流れが悪化し最終的には血栓ができて完全につまってしまう病気です。動脈硬化によっておこる病気の代表は、脳梗塞と心筋梗塞、そして足の壊疽です。最近この動脈硬化症がどんどん増えています。 動脈硬化による死亡(脳卒中と心筋梗塞)は30%となり癌を抜いて日本人の死因統計の第一位です。また寝たきりの原因の第1位も脳卒中です。なぜ動脈硬化が起こるのでしょうか?
|
|
さて、日本より動脈硬化症の多い国はアメリカです。 50年前にすでに心筋梗塞による死亡率は50%を超えていました。そこでアメリカではどんな人が動脈硬化になりやすいかを調査する研究が始まりました。 その結果、コレステロールが高い人が心筋梗塞になりやすいことが明らかになりました。アメリカ人は昔から乳製品、牛肉、ハンバーガーやポテトフライなどが大好きでコレステロールが高い人が数多くいました。 日本人はそれに比べ野菜、米、魚中心の食生活であったので昔はコレステロールは低かったので動脈硬化は少なかったのです。ちなみにアメリカに移住した日本人の調査では動脈硬化は白人なみでした。現在、日本人のコレステロール摂取量は年々増加しており、数年前にアメリカと並んでしまいました。そしてこれからもどんどん増えそうな勢いです。コレステロールは動脈硬化の最大の危険因子です。幸いなことにコレステロールがよく下がるスタチンという薬が開発され以前に比べずいぶんコントロールできるようになりました。 しかしコレステロールだけを下げてもまだ動脈硬化はなくなりませんでした。コレステロールだけが原因ではないのです。 この50年の間に日本だけでなく世界中で肥満や糖尿病が増加していますが、様々な研究からこの肥満と糖尿病に喫煙や高血圧を加えたものが動脈硬化の重要な危険因子であることがわかりました。 コレステロールの問題は解決しつつあるのに他の危険因子が増えてきたことが動脈硬化のあまり減らない理由です。 さらに最近の調査では軽症の糖尿病や高血圧でも危険因子が複数あると動脈硬化が進行することがわかってきました。 危険因子が1つもない人に比べて先に示した危険因子が3つ以上ある場合は動脈硬化症は30倍以上も進みやすいのです。 さて、この危険因子は偶然重なっただけなのでしょうか? 調べてみるとこれら危険因子には共通の原因があることがわかりました。それが内臓脂肪です。
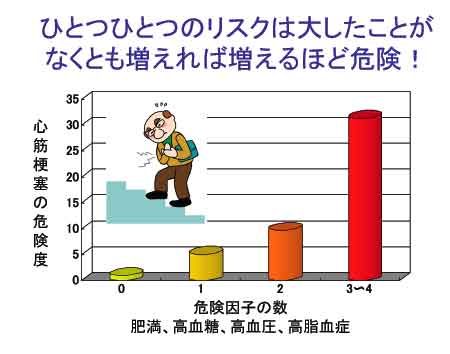
リスクの重積により死亡率が急上昇
恐ろしげな名前がついていますが動脈硬化症を引き起こす危険因子の組み合わせのことです。 これらが合併することにより動脈硬化症、例えば脳梗塞、心筋梗塞、閉塞性動脈硬化症になりやすく、また重症化しやすくなります。 この4つ全部持っている人は人一倍治療に励んでください。ひとつひとつはたいしたことがなくても4つ集まるとリスクは跳ね上がります。

|
|
同じようなリスクの重積した状態にシンドロームX,マルチプルリスクファクター症候群と呼ばれるものがあります。
食欲の話(野生動物と人間の違い)
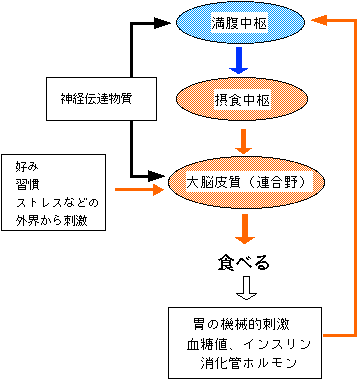
この図をご覧ください。ライオンとヒツジがなかよく並んでいます。このライオンは満腹なので横に羊がいても決して食べようとはしません。一方、Dr MOGは、ご飯をおなかいっぱい食べたにもかかわらず食後のデザートに出されたアイスクリームを食べようとしています。皆さんもおなかがいっぱいでもおいしそうなデザートや果物は別腹とかいって食べ過ぎた経験がおありでしょう。

|

|
| 食べるという行動は脳内の視床下部というところにある食欲中枢の働きにより引き起こされるのです。その食欲中枢は食行動を促す摂食中枢とそれを抑制する満腹中枢の2つから成り立っています。 | 
|
野生動物では食事の結果、胃がいっぱいになったという機械的刺激、血糖値、インスリンの上昇、消化管ホルモンの放出などが満腹中枢を刺激し摂食行動が抑制されます。しかし、ヒトでは大脳が発達しているためこれらの食欲の経路に割り込むように習慣、嗜好、外界からの刺激により摂食行動がおこるのです。特に肥満をしている方はこの割り込み刺激が強いのではないかと考えられています。
最近 多くの肥満、脂肪蓄積、エネルギー代謝に関連する遺伝子が見つかっている。それら遺伝子の変異が肥満の原因である可能性も明らかになりつつある。また治療薬に結びつくものではないが、これらの遺伝子変異は爪の遺伝子などをもちいて簡単にわかるようになってきた。 自分に遺伝子変異の有無をチェックすることによりより効率的なダイエット戦略を立てることも可能な時代となりつつある。
β3-ARはカテコラミンによる白色脂肪細胞での脂肪分解と褐色脂肪細胞でのエネルギー産生に不可欠なものである。この遺伝子に異常がある人はアメリカインディアンを対象とした研究では内臓脂肪が蓄積しやすく、インスリン抵抗性が増強、糖尿病になりやすいという。日本人にもこの変異は34%に認められ、この異常のある人は1日あたり安静時代謝量が1日あたり200kcalも低下しているという。 省エネ体質ともいえるが食事を減らしても痩せにくい体質であるともいえる。
β2-ARは心臓の心筋細胞などに多く存在するが脂肪細胞にもある。この遺伝子の変異をもつ日本人は16%ほどであるが、特に肥満女性で、この遺伝子の変異をもつ人は食事・運動療法をすると安静時代謝量が300kcalほど変異のない人より亢進している。 すなわちこの遺伝子変異をもつ人は痩せやすいということになる。
このたんぱく質はミトコンドリアに存在し褐色細胞での熱産生に深く関与していると考えられている。 この遺伝子の変異があると脂肪蓄積やBMIの増加と関連が認められている。 この変異をもつ肥満者は1日あたり100kcalの安静時代謝量が低く、食事療法に反応しにくいと考えられる。
PPARγ遺伝子は核内受容体で脂肪細胞の分化に関与している。脂肪細胞を分化させインスリン感受性を高めるアデポネクチンの分泌などを通じてインスリン感受性を高める この遺伝子に変異があると白人ではBMI低下、インスリン感受性高値などがあり安静時代謝量が高く痩せやすい傾向があるという。
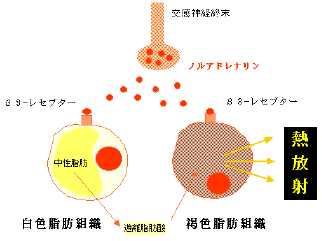
脂肪細胞には白と褐色の2種類があります。体の脂肪組織の大半は白色脂肪組織で、細胞内にエネルギーを中性脂肪として貯蔵しています。一方、褐色脂肪細胞は、血液中の遊離脂肪酸を取り込み熱を産生、熱放射することでエネルギーを放散します。
交感神経の終末から放出されるノルアドレナリンというホルモンは脂肪細胞表面にあるβ3-レセプターに結合し熱産生量を増加させます。最近、肥満者ではこの β3-アドレナリンレセプター(AR)の異常が見つかっています。すなわち、肥満者では褐色細胞での熱産生が十分でなくエネルギーを消費しにくため痩せないと考えられます。 現在、このβ3-ARを刺激する薬剤を開発中とのことです。これができれば体のエネルギー消費が上昇し易くなり、肥満改善に効果があると思われます。
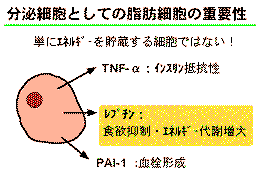
最近発見された肥満遺伝子産物のレプチンは脂肪細胞から分泌され、食欲の抑制やエネルギー代謝の増大を介して体脂肪量の調節、飢餓への適応をつかさどるホルモンです。
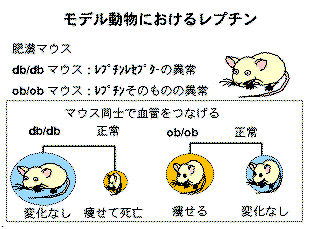
このレプチンの存在は以前から遺伝的肥満マウスであるob/obマウスとdb/dbマウスを用いた実験からいわれていました。
どんな実験かというと、まず、肥満マウス(db/db )と正常マウスの血管をつなげて双方の血液が行き交うようにしてやると正常のマウスはものを食べなくなりやせ細って最後には死んでしまいました。このことからdb/dbマウスには痩せる物質が多く存在することがわかります。(後にこの物質はレプチンと名付けられました)なのにこのマウスは肥満しているわけです。この理由としては、db/dbマウスはこのレプチンに対して抵抗性があり、そのために代償性にレプチン分泌が亢進していたことが考えられます。ですから正常のマウスはレプチンが作用しすぎて死んでしまったのです。
もうひとつの実験はob/obマウスを用いたものです。同じように実験したところ、今度は肥満マウスが痩せてきだし正常の状態になりました。一方、正常マウスにはなんら変化はありませんでした。これはob/obマウスのレプチンが正常に働いていないか欠如しているため肥満していたと考えられます。
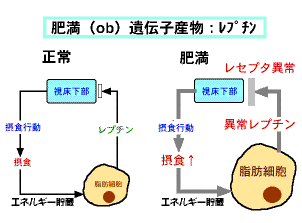
以上のことをまとめると下図のようになります。
正常では、食べてエネルギーが過多になり、脂肪細胞へのエネルギー貯蔵が増加し、脂肪細胞が肥大してくるとレプチンが分泌され、脳の視床下部にある摂食中枢に作用し食欲を抑制する一方、褐色脂肪組織にも作用しエネルギー代謝の増大を促すと考えられます。
一方、肥満者では、視床下部のレプチンが作用する部位であるレプチンレセプターの異常、また、レプチンそのものが異常ででレプチンが増加しても食欲の抑制が効かなく、肥満になっていくという仮説が考えられます。
実際、レプチンの遺伝子が発見され、そこから合成レプチンを作り、肥満マウス(ob/ob)に注射したところ、エネルギー消費、熱産生の増加、食事摂取量の低下により体重が減少しました。
しかし、残念ながら人間の肥満者における血液中のレプチン濃度については高いという報告や低いという報告もあり、レプチンの役割はまだ不明です。
どのようにして動脈硬化予防していけばいいでのでしょうか?
まず適切な食事習慣を作ること、これには量・バランス・食べ方の3つの要素があります。
まず内臓脂肪が貯まらないように食べるエネルギーと運動で使うエネルギーのバランスをしっかりとることです。人に必要なエネルギーは年齢、性、体格によって違いますが成人女性では1300~1500kcal、男性では 1500~1800kcal程度ですが、その必要量は30歳を越えると減少してきます。
最近の国民栄養調査では中高年の男女とも実際の食事量は必要量の 300~500kcalもオーバーしており、その内容も、脂肪や砂糖が多くなっていると報告されています。そこで、まず食べる量をすこし控えることが大切です。その次に野菜をしっかり食べること(1日300g)、またキノコや海藻類など食物線維もしっかり食べましょう。
一方、間食など砂糖を多く取ると内臓脂肪が増えます。また果物も食べ過ぎには要注意です。果物に含まれる果糖は血糖値こそあまりあげませんが、中性脂肪を増やし内蔵脂肪増加を促進しインスリンの働きを悪くします。1日1個までにしましょう。
また夜食もよくありません。 交感神経は脂肪細胞に働き、食事のカロリーを速やかに燃焼させてくれる役割がありますが、夜は交感神経の働きが悪くなり、同じ内容のものをたべても昼よりも燃焼効率が悪くなります。
最後に運動です。身体にたまった内臓脂肪は意外によく燃えます。特に適度な運動と軽いダイエットを組み合せが有効です。厳しいダイエット単独では、たとえ体重が減っても脂肪が減る以上に筋肉や骨量も減ってしまいます。運動を加えることにより内臓脂肪が効率良く燃え、体重を5%落とすだけで内臓脂肪は20%も減ることが知られています。ではどんな運動がよいでしょうか?
急に運動不足であった人がジョギングや筋トレなど強い運動を始めても事故のもとです。まず歩くことがいいでしょう。毎日1万歩が目標です これは時間にして約1時間、距離にして6~7kmです。1日数回に分けても大丈夫、合計で1 日1万歩をめざしましょう。また、運動の効果は3日しか持続しないので週3回は歩きましょう。
またプールでの水中歩行も膝に負担がかからずお勧めです。3日坊主で終わらせないためにはなんらかの動機づけが必要です。最後に面白いサイトをご紹介します。ゲーム感覚で携帯電話と万歩計を使って四国八十八ヶ所を回るサービスです。八十八ヶ所は全部回ると1870kmもありますが1日1万歩あるくと187日で踏破できます。それぞれ札所ではバーチャルに記念撮影もできます。是非お試しください。
さあ、みなさん明日といわず今日から頑張ってください。
しかし! 急激な行き過ぎの減量は、健康を害する場合があります。実際、アメリカでは20年程前に粗悪なプロテインダイエットが流行し、その結果、数十人が不整脈などにより突然死したということもあります。行き過ぎの減食は生命の危険さえもあるのです。

「私は、今までに4回もダイエットに成功した」というベテランの方がおられます。4回減量に成功したということは過去3回は減量後に体重が元に戻ったということ、つまりダイエットに失敗したということです。急激なダイエットはこのような跳ね返り現象を引き起こすことが多いのです。
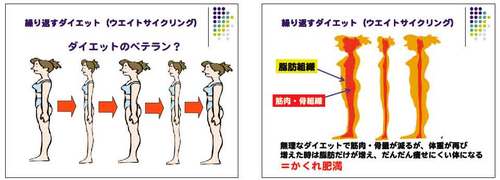
ダイエットで体重の増減を繰り返す時、減量時には骨量と筋肉量も減りますが、体重増加時にはそれは戻らず脂肪量だけが増えます。これを繰り返すとだんだん筋肉・骨量が少なくなりBMIが正常でも脂肪が多い、隠れ肥満になります。
体重1kgは約7000kcalです。1カ月で1kg減量しようとすると1日のエネルギーバランスを-230kcalししなければいけません。
まず、1カ月に1~0.5kgで結構です。これだけ?と思われるかも知れませんが1年(12カ月)では12~6kg、2年で24~12kgの減量になります。これくらいゆっくりと構えてください。

まず、あなたの食行動を見直しましょう。
食べていないのに肥るということはありえません!
食行動を分析してみましょう。
気晴らし食い/ストレス食いがありませんか?
食事の記録をとりましょう。
ただし、夜に一日を振り返って記録するというやり方では不十分です。なぜなら食行動には無意識の食行動というものがあるからです。
たとえば、好きな食べ物ものは少なく、嫌いなものは多く食べたと感じる傾向があります。また、ながら食いなど無意識のうちに食べてしまう場合もあります。
食べたその時に細かく記録してください。
その時の気持ちや状況なども記録してください。
もし、次に示す事柄が該当していたら直すようにしましょう。
今日から減量への約束事項(7つ以上守りましょう)
- 決めた時間以外に食事は取らない
- 1回の食事時間をたっぷりとる(30分)
- ひと口20回以上かむ
- 決めた場所以外では食べない
- TV、新聞を見ながら食べない
- 人と喋りながら食べない
- 夕食は午後8時までに
- 夕食後はお茶だけ
- お皿を一緒盛りにしない
- 3食均等に食べる、ドカ食いをしない
コメント:よく嚼んで食べるということが満腹中枢を刺激するのです。しっかり嚼めばそれだけおなかがいっぱいになります。逆に早食いは満腹感が出にくいのでXです。
基本的にはゆるやかな低カロリー・低脂肪食です。
過度のカロリー制限をしても緩やかなカロリー制限にくらべエネルギー不足の割には減量効率は高くないという研究結果もあります。ゆるやかに気長にいきましょう。食物繊維はしっかりとるようにしましょう。
食事の具体的なカロリーなどについては糖尿病食を参考にしてください。糖尿病食から-300~-500kcal減らした量がよいでしょう。
そちらのページへどうぞ。
肥満のもうひとつの原因それは運動不足です。
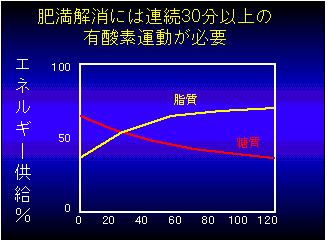
運動療法の意義、仕方は糖尿病の運動療法に準じて行いましょう。糖尿病における運動療法とひとつ違うことがあります。運動の始めは糖質が燃えてエネルギーを供給するのですが30分以上で皮下脂肪が優位に燃え出します。ですから、細切れに運動していても効率良く皮下脂肪は燃えません。1回の運動時間を30分以上にしましょう。
具体的には糖尿病の運動療法をみてください。

- 抗肥満薬(食欲抑制剤):マジンドール(商品名:サノレックス)
- 抗肥満薬:消化管リパーゼ阻害剤
- 糖尿病薬:メトフォルミン
- シブトラミン
現在、日本で認可されている唯一の薬剤ですが、誰にでも使用できるというわけでなく保険適応は高度肥満患者さんです。数例に使用してみましたが残念ながらあまり効果的というインプレッションはありませんでした。主要な薬理学的特性はアンフェタミン類と類似しており,依存性がでることがあります.また,数週間以内に薬物耐性がみられるとの報告もあります
【作用】
食欲中枢への直接作用及び神経終末におけるノルアドレナリン,ドパミン,セロトニンを介した機序により摂食抑制作用を示すとともに消化吸収を抑制することにより摂取エネルギーを減少させ,肥満を是正すると考えられています.
【適応】
あらかじめ適用した食事療法及び運動療法の効果が不十分な高度肥満症(肥満度が+70%以上又はBMIが35以上)が対象です。
【禁忌】
1)本剤の成分に過敏症の既往歴
2)緑内障(眼内圧が上昇)
3)重症の心障害(症状悪化)
4)重症の膵障害(インスリン分泌抑制作用を有する)
5)重症の腎・肝障害(代謝又は排泄が遅延)
6)重症高血圧症(カテコラミンの昇圧作用を増強)
7)不安・異常興奮状態(中枢興奮作用を有するので興奮状態を増悪)
8)薬物・アルコール乱用歴(一般に依存性,乱用が起こりやすい)
9)精神分裂病(外国で高用量で精神分裂病の症状悪化の報告)
10)MAO阻害薬投与中又は投与中止後2週間以内の患者(相互作用参照)
11)妊婦又は妊娠の可能性
12)小児
(能書より抜粋)
現在、日本ではまだ認可されていませんが、欧米ではオルリスタットという薬剤が抗肥満薬として効果があるという研究結果が英国の一流医学誌であるランセットに報告されています。日本でもオブリーンという名前でいよいよ発売になります。適応はDM、脂質異常を合併した肥満患者。
作用:食物内脂肪の吸収を約30%減少させる。
18歳以上の肥満男女473名に低カロリー食(必要カロリーから600kcal引いた熱量)を行いながら、プラセボ群とオルリスタット(120mg/日)群を2年間にわたり観察したところ、オルリスタット群で明らかに体重減少、コレステロール、中性脂肪の減少が認められた。(lancet 1998, 352 167-173)
メトフォルミンは、肝臓での糖の新生を抑制、筋肉での糖の取り込みを促進する作用がある糖尿病薬ですが、食欲抑制作用もあり、体重増加を抑える作用が報告されています。肥満糖尿病の方には有用です。
最近、インターネット上でも個人輸入代行などでよく知られている薬です。これは、脳に働き、セロトニンの働きをすることで食欲を抑える薬剤です。一種の抗うつ薬です。食習慣を変えずに1ヶ月で5kg減量できるなどとうたい文句で宣伝がでています。ほんとのところはどうでしょうか? 確かにこの薬は、欧米で市販されており、数多くの臨床試験の研究報告もでており、確かにある程度効果があるとされています。また、副作用も不眠、いらいら感、焦燥感などがでるようですが、その頻度はあまり高くないとされています。
現在までの報告を見ますと、120~180%の肥満者を対象とし治療期間は8週間前後で、プラセボ(偽薬)で1kg前後の減量であったのに対し1日10mg以上を服用した群では平均5kgjほど体重減少が認められたということです。
しかし対象は結構な肥満者ですので、体重60kgの人が55kgになった訳ではなく、まあ体重100kgの人が95kgに改善したという感じです。ここに数字のマジックがあると思います。基本的には食事療法、運動療法を実行しながら補助に使用するという使い方が必要でしょう。使用するには医師に相談されることをおすすめします。
GLP-1作動薬
コレステミド
- β3アドレナリン受容体アゴニスト
- レプチン
- 肥満改善、予防に有効な食品成分
- カフェイン
- カプサイシン
- ガルシニア(HCA)
熱産生を行う褐色細胞の細胞膜上にあるβ3アドレナリンレセプターを刺激する薬剤、熱産生を増加させエネルギー消費をふやすことにより減量を可能とする薬剤です。まだ、臨床応用以前の状況です。
肥満抑制物質として注目をあびている物質、動物実験では、肥満抑制効果は証明されているが、人でのこのホルモンの役割については未だ不明な部分も多い。遺伝子工学的につくったレプチンを用いた臨床試験をしたところ大した効果は認められなかったという報告もあります。
薬剤ではなくいわゆる食品成分の中にも抗肥満作用のあるとされるものが存在します。一部は市販されていますが、効果については客観的なデータはあまりないようです。
動物では褐色細胞の熱産生を刺激することがわかっていますが、臨床的な効果があるかは、はっきりしません。
唐辛子の成分、痛みの神経をブロックしたりする作用。カフェイン以上に褐色脂肪に作用し、熱産生をあげることが知られています。キムチなどカプサイシンを多量に含む食習慣のある韓国人の体脂肪量は同世代の日本人より少ないというのもカプサイシンの効果ともいわれる。しかし、唐辛子のような刺激物をあまりとりすぎると、味覚異常や胃粘膜を荒らしたりするのでほどほどにしなければなりません。現在のところ、動物実験では確かな効果を示していますが、残念ながら人ではどの程度の量を摂取した際にどの程度の効果がでるのかなどまだ臨床データはありません。今後、カプサイシンの誘導体の開発や、薬としての利用など期待がもたれる成分ではあります。
最近、話題になり錠剤として市販されているものである。ガルシニアという植物の中に含まれるHCAは、細胞レベル、動物実験レベルで褐色脂肪における熱産生を刺激、体重減少を示すことが知られています。ヒトに対する効果も期待できますが最近、アメリカの一流医学雑誌であるJAMAに否定的な論文が掲載されました。
135人の肥満男女(BMI 32kg/m2) を無作為にHCA群(66名)とプラセボ群(69名)に分け、3ヶ月間、高食物繊維、低カロリー食療法を行い体重と体脂肪率の変化を追跡した。 3ヶ月後の体重は治療群ー3.2±3.3kg、プラセボ群ー4.1±3.9kgと有意な差はなく、また体脂肪量についても有意な差はなかったということです。
JAMA 1998 Nov; 280(18):1596-600
マスコミなどを賑わすダイエット法や痩せる薬。毎年多くのものが話題になりすぐ消えていきました。これらはごく一時的な効果のもの、全然効果のないもの、健康を害するものが大半です。コストパフォーマンスのことを考えても無駄なものがおおいでしょう。
痩せ薬として売られているものの大半は効果のないものか以下のような危険なものです。
利尿剤・下剤 |
一時的に脱水状態になりますので体重は減りますが |
甲状腺ホルモン |
身体の代謝量を増加させ甲状腺機能亢進症または バセドウ病状態になります |
覚醒剤 |
食欲抑制効果をもつものがありますが依存性、 中毒性が強く違法なものです |
低周波パルス イオン刺激 超音波療法など
おなかの横だけ、太ももだけなど局所的に脂肪をとるなどのうたい文句ですが、理論的な裏付けなどないものがほとんどです。
おなかの脂肪を吸い出す手術などがありますが、脂肪を吸い出す際に血管内に脂肪の小さな固まりが入り肺や脳や心臓に塞栓がつまったりして命を落としたり、術後ばい菌の感染を引き起こしたり、麻酔薬のショックを起こしたりと安全とはいえません。 また生活を変えなければまた脂肪はすぐ貯まってきます。


